چند نوع درمان دارویی برای دیابت وجود دارد؟ (از روش مصرف تا عوارض جانبی)
به گزارش وبلاگ نصیراباد، دیابت وضعیتی است که به افزایش قند خون منجر می گردد. این مشکل زمانی رخ می دهد که بدن نمی تواند انسولین کافی بسازد یا از این هورمون استفاده کند. انسولین ماده ای است که به وسیله سلول های بتای لوزالمعده فراوری می گردد و به بدن در استفاده از قند مواد غذایی یاری می نماید. بنابراین، عدم فراوری آن در بدن یا کاهش کارآیی آن افراد را نیازمند استفاده از داروهای دیابت می نماید.
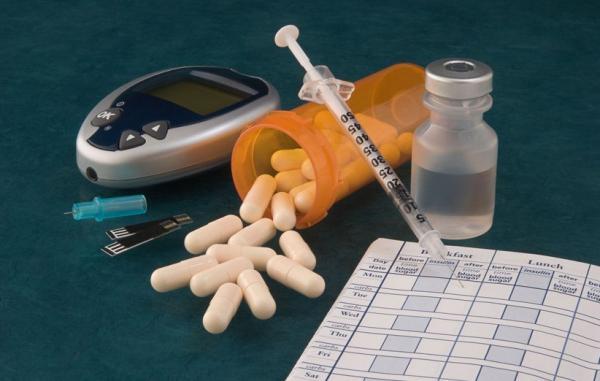
دیابت انواع مختلفی دارد که دیابت نوع 1 و دیابت نوع 2 اصلی ترین آن محسوب می شوند. افراد مبتلا به هر دو نوع دیابت برای حفظ قند خون در محدوده طبیعی به دارو احتیاج دارند. در حال حاضر، داروهای زیادی برای دیابت موجود است که می توانید با توجه به نوع بیماری و سایر شرایط خود از آن ها بهره ببرید. در این مقاله از وبلاگ نصیراباد مگ به معرفی انواع مختلف داروهای دیابت و اثر آن ها بر بدن می پردازیم. با ما تا انتهای این مطلب همراه باشید.
داروهای دیابت نوع 1
برای درمان دیابت نوع 1 همواره از انسولین استفاده می گردد. چون لوزالمعده این بیماران قادر به فراوری هورمون انسولین نیست. بنابراین، انسولین تزریقی جایگزین انسولین فراوری شده به وسیله بدن می گردد و سطح قند خون را ثابت نگه می دارد.
انسولین به وسیله سرنگ یا قلم به زیر پوست تزریق می گردد. این دارو به شکل پودری هم موجود است که بیماران می توانند از آن به صورت استنشاقی استفاده نمایند. برخی از افراد هم ترجیح می دهند از پمپ های انسولین استفاده نمایند. این پمپ ها دستگاه های کوچکی هستند که در بیرون بدن قرار می گیرند و انسولین را به وسیله یک لوله باریک به زیر پوست تزریق می نمایند. امروزه، انواع مختلف انسولین فراوری می گردد که از نظر خصوصیات زیر با یکدیگر متفاوت هستند:
- زمان آغاز اثر: مدت زمانی که طول می کشد تا انسولین تزریق شده آغاز به فعالیت کند.
- زمان اوج اثر: زمانی که انسولین بعد از تزریق به حداکثر فعالیت خود می رسد.
- مدت زمان اثر: کل مدت زمانی که انسولین تزریق شده در بدن فعال می ماند و می تواند قند خون را کاهش دهد.
انسولین سریع اثر
انسولین های سریع اثر قبل از وعده غذایی تزریق می شوند. تأثیر این انسولین ها در عرض 5 تا 15 دقیقه آغاز می گردد، اما مدت زمان اثر آن ها کوتاه و بین 2 تا 4 ساعت است:
- انسولین لیسپرو (Lispro)
- انسولین آسپارت (Aspart)
- انسولین گلولیزین (Glulisine)
انسولین کوتاه اثر
انسولین های کوتاه اثر حداقل 30 دقیقه قبل از غذا تزریق می شوند. اثربخشی آن ها بعد از 30 دقیقه تا 1 ساعت آغاز می گردد و 3 تا 8 ساعت باقی می ماند:
- انسولین رگولار (Regular)
انسولین میانه اثر
تأثیر انسولین های میانه اثر که معمولاً دو بار در روز تزریق می شوند،1 تا 4 ساعت بعد از تزریق آغاز می گردد و 12 تا 18 ساعت باقی می ماند:
- انسولین ایزوفان (Isophane) که انسولین NPH نیز نامیده می گردد
انسولین طولانی اثر
معمولاً انسولین های طولانی اثر یک بار در روز تزریق می شوند. این داروهای دیابت 1 تا 2 ساعت پس از تزریق فعالیت خود را آغاز می نمایند و بین 14 تا 24 ساعت فعال باقی می مانند:
- انسولین گلارژین (Glargine)
- انسولین دتمیر (Detemir)
- انسولین دگلودک (Degludec)
انسولین مخلوط
انسولین های مخلوط از ترکیب مقادیر معین انسولین های فوق فراوری می شوند. اثربخشی این دسته از انسولین ها 5 دقیقه تا 1 ساعت پس از تزریق آغاز می گردد و بین 10 تا 24 ساعت باقی می ماند:
- انسولین لیسپرو پروتامین و انسولین لیسپرو (Humalog Mix50/50 و Humalog Mix75/25)
- انسولین آسپارت پروتامین و انسولین آسپارت (NovoLog Mix 50/50 و NovoLog Mix 70/30)
- انسولین NPH و انسولین رگولار (Humulin 70/30 و Novolin 70/30)
انسولین استنشاقی
بیماران مبتلا به دیابت می توانند از انسولین استنشاقی سریع اثر استفاده نمایند که اثربخشی آن در عرض 12 تا 15 دقیقه آغاز می گردد و برای 2/5 تا 3 ساعت ادامه دارد:
- پودر انسولین انسانی (Afrezza)
سایر داروهای دیابت نوع 1
علاوه بر انسولین، استفاده از داروهای زیر هم برای افراد مبتلا به دیابت نوع 1 رایج است:
- آنالوگ های آمیلین: پراملینتید (Pramlintide) از فعالیت هورمونی به نام آمیلین که در تنظیم قند خون نقش دارد، تقلید می نماید.
- گلوکاگون: اگر به علت تزریق بیش از حد انسولین قند خون به شدت افت کند، گلوکاگون می تواند آن را افزایش دهد.
داروهای دیابت نوع 2
معمولاً در بدن مبتلایان به دیابت نوع 2 انسولین فراوری می گردد، اما بدن نمی تواند به خوبی از آن استفاده کند که به این شرایط مقاومت به انسولین می گویند. انسولین تزریقی می تواند به کنترل قند خون در این بیماران یاری کند. اما معمولاً پزشکان آن را فقط زمانی تجویز می نمایند که سایر درمان ها مؤثر نباشند. زنان مبتلا به دیابت نوع 2 هم که باردار می شوند ممکن است از انسولین برای کاهش اثرات این بیماری روی جنین استفاده نمایند. برای کاهش قند خون بیماران مبتلا به دیابت نوع 2 از داروهای زیر استفاده می گردد:
سولفونیل اوره ها
سولفونیل اوره ها (Sulfonylureas) باعث بهبود ترشح انسولین به وسیله لوزالمعده می شوند و معمولاً یک تا دو بار در روز، قبل از غذا، مصرف می شوند. در بیشتر موارد، بیماران از داروهای تازهتر زیر که عوارض جانبی کمتری دارند، استفاده می نمایند:
- گلیمپراید (Glimepiride)
- گلیپیزید (Glipizide)
- گلیبورید (Glyburide)
سولفونیل اوره های قدیمی تر که کمتر استفاده می شوند، عبارتند از:
- کلرپروپامید (Chlorpropamide)
- تولازامید (Tolazamide)
- تولبوتامید (Tolbutamide)
امروزه، پزشکان کمتر از گذشته سولفونیل اوره ها را تجویز می نمایند. چون آن ها می توانند به افت شدید قند خون منجر شوند که مسائل زیادی را برای بیماران ایجاد می نماید.
مگلیتینیدها
مگلیتینیدها (Meglitinides) داروهایی هستند که فراوری انسولین را به وسیله سلول های بتای لوزالمعده افزایش می دهند. با توجه به اینکه این داروها ترشح انسولین را تحریک می نمایند، استفاده از آن ها می تواند به هیپوگلیسمی (افت قند خون) منجر گردد. مگلیتینیدها قبل از هر سه وعده غذایی مصرف می شوند و شامل موارد زیر هستند:
- ناتگلینید (Nateglinide)
- رپاگلینید (Repaglinide)
بیگوانیدها
بیگوانیدها (Biguanides) اثر انسولین را تقویت می نمایند و اندازه قندی را که کبد در خون آزاد می نماید، کاهش می دهند. بعلاوه جذب قند خون را به وسیله سلول ها افزایش می دهند. متفورمین (Metformin) یا گلوکوفاژ (Glucophage)، یک نوع بیگوانید است که معمولاً دو بار در روز مصرف می گردد. اسهال یکی از عوارض جانبی متفورمین است که اگر دارو همراه غذا مصرف گردد، احتمال وقوع آن کمتر می گردد.
تیازولیدین دیون ها
تیازولیدین دیون ها (Thiazolidinediones) مقاومت بافت های بدن را در برابر اثرات انسولین کاهش می دهند. استفاده از این داروها با عوارض جانبی جدی همراه است. به همین علت، مصرف آن ها به نظارت دقیق احتیاج دارد و افراد مبتلا به نارسایی قلبی نباید از آن ها استفاده نمایند. رایج ترین تیازولیدین دیون ها عبارتند از:
- پیوگلیتازون (Pioglitazone)
- روزیگلیتازون (Rosiglitazone)
مهارنماینده های آلفا-گلوکوزیداز
مهارنماینده های آلفا-گلوکوزیداز (Alpha-glucosidase inhibitors) باعث می شوند کربوهیدرات های رژیم غذایی که معمولاً در نان، ماکارونی، برنج و سیب زمینی یافت می شوند، دیرتر هضم و جذب شوند. درنتیجه، استفاده از آن ها باعث کاهش قند خون بعد از صرف غذا می گردد. داروهای مهارنماینده آلفا-گلوکوزیداز باید با اولین لقمه غذا مصرف شوند. از عوارض جانبی این داروها می توان به فراوری گاز در دستگاه گوارش و اسهال اشاره نمود. رایج ترین این داروها عبارتند از:
- آکاربوز (Acarbose)
- میگلیتول (Miglitol)
مهارنماینده های دی پپتیدیل پپتیداز
مهارنماینده های دی پپتیدیل پپتیداز (DPP-4) سرعت تخلیه محتویات معده را به داخل روده و درنتیجه جذب قند را کاهش می دهند. از این داروها می توان موارد زیر را نام برد:
- آلوگلیپتین (Alogliptin)
- لیناگلیپتین (Linagliptin)
- سیتاگلیپتین (Sitagliptin)
- ساکساگلیپتین (Saxagliptin)
مهارنماینده های ناقل سدیم-گلوکز 2
مهارنماینده های ناقل سدیم-گلوکز (SGLT2) باعث می شوند بدن قند بیشتری را از جریان خون به داخل ادرار دفع کند. بعلاوه ممکن است به کاهش وزن منجر شوند که این موضوع برای مبتلایان به دیابت نوع 2 مفید است. افزایش قند موجود در ادرار به وسیله این داروها می تواند احتمال عفونت مجاری ادراری و عفونت مخمری را افزایش دهد. رایج ترین داروهای مهارنماینده های ناقل سدیم-گلوکز عبارتند از:
- کاناگلیفلوزین (Canagliflozin)
- داپاگلیفلوزین (Dapagliflozin)
- امپاگلیفلوزین (Empagliflozin)
- ارتوگلیفلوزین (Ertugliflozin)
مقلدهای اینکرتین
مقلدهای اینکرتین (Incretin mimetics) داروهایی هستند که عملکرد هورمون اینکرتین را تقلید می نمایند. این هورمون باعث تحریک ترشح انسولین بعد از صرف غذا می گردد. مقلدهای اینکرتین عبارتند از:
- اگزناتید (Exenatide)
- لیراگلوتاید (Liraglutide)
- دولاگلوتاید (Dulaglutide)
- لیکسیسناتید (Lixisenatide)
- سماگلوتید (Semaglutide)
داروهای ترکیبی خوراکی
بیماران دیابتی می توانند از محصولات متنوعی که ترکیبی از داروهای فوق هستند، استفاده نمایند. به عنوان مثال:
- آلوگلیپتین و متفورمین
- آلوگلیپتین و پیوگلیتازون
- گلیپیزید و متفورمین
- گلیبورید و متفورمین
- لیناگلیپتین و متفورمین
- پیوگلیتازون و گلیمپراید
- پیوگلیتازون و متفورمین
- رپاگلینید و متفورمین
- روزیگلیتازون و گلیمپراید
- روزیگلیتازون و متفورمین
- ساکساگلیپتین و متفورمین
- سیتاگلیپتین و متفورمین
سایر داروهای دیابت نوع 2
سازمان غذا و داروی آمریکا استفاده از یک آلکالوئید ارگوت به نام بروموکریپتین (bromocriptine) را برای درمان دیابت نوع 2 تأیید نموده است. اما پزشکان اغلب این دارو را توصیه یا تجویز نمی نمایند.
برخی از افراد برای کنترل کلسترول خون از داروهایی که با اتصال به اسیدهای صفراوی باعث دفع آن ها می شوند (BASs)، استفاده می نمایند. این داروها می توانند به حفظ ثبات قند خون هم یاری نمایند. از بین این داروها فقط کولسولام (Colesevelam) دارای تأییدیه برای دیابت نوع 2 است. با توجه به اینکه داروهای BAS در جریان خون جذب نمی گردد، معمولاً برای بیمارانی که به علت مسائل کبدی نمی توانند از سایر داروها استفاده نمایند، بی خطرند. استفاده از داروهای BAS ممکن است به بروز نفخ و یبوست منجر گردد.
برخی از داروها به پیشگیری از عوارض دیابت یاری می نمایند. پزشک برای درمان فشار خون بالا ممکن است بازدارنده های آنزیم مبدل آنژیوتانسین یا مسدودنماینده ی گیرنده آنژیوتانسین 2 را تجویز کند. این داروها در پیشگیری یا کنترل عوارض کلیوی دیابت هم نقش دارند. بیماران می توانند در صورت توصیه پزشک عوارض قلبی-عروقی دیابت مانند بیماری قلبی و سکته مغزی را با مصرف استاتین ها (داروهای کاهنده کلسترول) و دوز پایین آسپرین کنترل نمایند.
کاهش وزن، بخش مهمی از درمان دیابت و پیشگیری از آن را تشکیل می دهد. اگر اصلاح سبک زندگی به بهبودی منجر نگردد، پزشک داروهایی را برای یاری به درمان دیابت پیشنهاد می نماید. لورکاسرین (Lorcaserin) که احساس سیری بعد از غذا را افزایش می دهد، به درمان چاقی یاری می نماید. اورلیستات (Orlistat) جذب چربی رژیم غذایی را در روده کاهش داده و باعث کاهش وزن می گردد. فنترمین (Phentermine) و توپیرامات (topiramate)، یک داروی ترکیبی است که اشتها را سرکوب می نماید و یک درمان تأیید شده برای چاقی محسوب می گردد.
داروهای دیابت برای افراد مبتلا به بیماری های قلبی-عروقی
داروهای زیر برای کنترل قند خون در افرادی که به طور همزمان به دیابت نوع 2 و بیماری قلبی-عروقی مبتلا هستند، توصیه می شوند:
- مهارنماینده های ناقل سدیم-گلوکز 2 (SGLT2)
- (GLP1-RA)
برای افراد مبتلا به دیابت نوع 2، بیماری قلبی-عروقی و نارسایی قلبی یا بیمارانی که در معرض نارسایی قلبی قرار دارند، پزشکان باید داروی زیر را تجویز نمایند:
- مهارنماینده های ناقل سدیم-گلوکز 2
در خصوص افراد مبتلا به دیابت نوع 2 و بیماری مزمن کلیوی، دستورالعمل ها از پزشکان می خواهند تا از موارد زیر استفاده نمایند:
- مهارنماینده های ناقل سدیم-گلوکز 2
- آگونیست گیرنده پپتید شبه گلوکاگون 1
شواهدی وجود دارد که نشان می دهد این داروها می توانند از بدتر شدن بیماری مزمن کلیه، بیماری قلبی-عروقی یا هر دو جلوگیری نمایند.
درمان دیابت در آینده
بیماران دیابتی نمی توانند انسولین را به صورت خوراکی مصرف نمایند. چون معده این هورمون را تجزیه می نماید. به همین علت است که انسولین باید به یاری سرنگ، قلم یا استفاده از پمپ به داخل جریان خون راه پیدا کند. محققان دیابت روش های مختلفی را برای تأمین انسولین مورد احتیاج بدن آنالیز نموده اند. اما قبل از اینکه این روش های تازه به طور گسترده به وسیله بیماران مورد استفاده قرار گیرند، باید مطالعات بیشتری روی آن ها انجام گردد. روش های احتمالی ورود انسولین به بدن در آینده عبارتند از:
- از راه بینی یا اسپری روی غشاهای مخاطی و سطوح داخل بینی
- به وسیله پچ های روی پوست
درباره ایده لوزالمعده مصنوعی هم تحقیقات زیادی اجرا شده است . در این روش از حسگرهایی برای آنالیز سطح قند خون و آزادسازی اندازه انسولین مورد احتیاج استفاده می گردد. علاوه بر این، جراحان می توانند سلول های فراورینماینده انسولین در لوزالمعده را از اهدانمایندگان به بیماران پیوند بزنند.
کلام پایانی
داروهای زیادی برای درمان دیابت نوع 1 و 2 وجود دارد که هر کدام به روش های متفاوتی به شما یاری می نمایند تا قند خون خود را کنترل کنید. پزشک بر اساس نوع دیابت، شرایط کلی سلامتی و سایر عوامل داروی مناسب را معین می نماید.
مصرف داروهای دیابت ممکن است با عوارض جانبی همراه باشد. اگر رژیم غذایی و فعالیت بدنی خود را با توجه به داروهای مصرفی تان تنظیم نکنید، برخی از داروهای دیابت می توانند باعث افت شدید قند خون شوند. از پزشک خود بپرسید که آیا داروی تجویز شده برای شما می تواند باعث افت قند خون یا سایر عوارض جانبی مانند مسائل گوارشی گردد یا خیر. داروهای دیابت خود را همان طور که پزشک به شما توصیه نموده است مصرف کنید تا از بروز عوارض جانبی و مسائل ناشی از دیابت جلوگیری گردد.
این مطلب صرفا جنبه آموزش و اطلاع رسانی دارد. پیش از استفاده از توصیه های این مطلب حتما با پزشک متخصص مشورت کنید. برای اطلاعات بیشتر بیانیه برطرف مسؤولیت وبلاگ نصیراباد مگ را بخوانید.
منابع: medicalnewstoday, diabetes
منبع: دیجیکالا مگ